Er det muligt at blive fejlagtigt diagnosticeret med ulcerøs colitis (UC)? Hvordan ved jeg, om det er en fejlagtig diagnose, eller at jeg har brug for en anden behandling?
Folk forveksler ofte UC med Crohns sygdom. Crohns er også en almindelig inflammatorisk tarmsygdom (IBD). Et par af symptomerne er ens, såsom remissioner og opblussen.
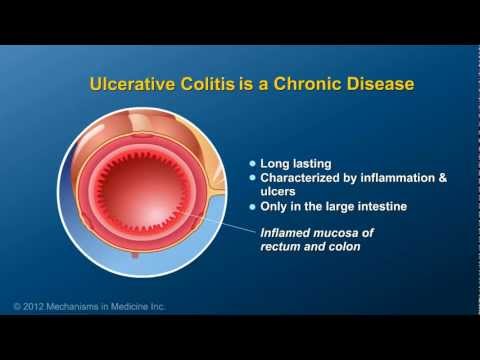
For at afgøre, om du har UC eller Crohn, skal du besøge din læge og blive testet. Du bliver muligvis nødt til at få gentagne koloskopier, eller lægen kan muligvis bestille et røntgenbillede af tyndtarmen for at kontrollere, om det er blevet påvirket. Hvis det har det, kan du have Crohns sygdom. UC påvirker kun tyktarmen. I modsætning hertil kan Crohns påvirke enhver del af din mave-tarmkanal.
Hvad er komplikationerne ved ubehandlet eller forkert behandlet UC?
Forkert behandlet eller ubehandlet UC kan forårsage mavesmerter, diarré og blødning i endetarmen. Svær blødning kan udløse ekstrem træthed, markeret anæmi og åndenød. Hvis din UC er så alvorlig, at den ikke reagerer på medicinsk behandling, kan lægen anbefale at fjerne din kolon (også kendt som tyktarmen).
Hvad er de tilgængelige behandlingsmuligheder for UC? Er der nogle, der fungerer bedre end andre?
Du har følgende behandlingsmuligheder for UC:
Anti-inflammatoriske
Disse medikamenter er normalt det første handlingsforløb til behandling af UC. De inkluderer kortikosteroider og 5-aminosalicylater (5-ASA'er). Afhængig af hvilken del af tyktarmen der er berørt, kan du tage disse lægemidler oralt, som et suppositorium eller som en klyster.
Antibiotika
Læger ordinerer antibiotika, hvis de har mistanke om, at der er en infektion i din kolon. Personer med UC rådes dog ofte ikke til at tage antibiotika, fordi de kan forårsage diarré.
immunosuppressorer
Disse medikamenter kan kontrollere betændelse. De inkluderer mercaptururin, azathioprin og cyclosporin. Hold kontakten med din læge, hvis du tager disse. Bivirkninger kan påvirke din lever såvel som din bugspytkirtel.
Biologiske behandlinger
Biologiske behandlinger inkluderer Humira (adalimumab), Remicade (infliximab) og Simponi (golimumab). De er også kendt som TNF-hæmmere (tumor necrosis factor). De kontrollerer dit unormale immunrespons. Entyvio (vedolizumab) bruges til behandling af UC hos personer, der ikke reagerer på eller ikke kan tolerere forskellige andre behandlinger.
Er der bivirkninger af medicin, som jeg skal være opmærksom på?
Følgende er en liste over nogle almindelige UC-lægemidler med deres typiske bivirkninger:
Antiinflammatoriske lægemidler
Almindelige bivirkninger af 5-ASA'er inkluderer opkast, kvalme og appetitløshed.
På lang sigt kan kortikosteroider føre til bivirkninger såsom højt blodtryk, øget risiko for infektion, høje blodsukkerniveauer, acne, vægtøgning, humørsvingninger, grå stær, søvnløshed og nedsatte knogler.
Antibiotika
Cipro og Flagyl ordineres normalt til personer med UC. Deres almindelige bivirkninger inkluderer mave, diarré, appetitløshed og opkast.
Cipro er et fluoroquinolon-antibiotikum. Fluorokinoloner kan øge risikoen for alvorlige tårer eller brud i aorta, hvilket kan forårsage alvorlig, livstruende blødning.
Ældre og personer med en historie med aneurismer eller visse hjerte-kar-sygdomme kan have større risiko. Denne bivirkning kan forekomme med enhver fluoroquinolon, der tages gennem munden eller som en injektion.
immunosuppressorer
6-mercaptururin (6-MP) og azathioprin (AZA) kan udløse bivirkninger som reduceret modstand mod infektion, hudkræft, leverinflammation og lymfom.
Biologiske behandlinger
Biologiske behandlinger inkluderer Humira (adalimumab), Remicade (infliximab), Entyvio (vedolizumab), Certolizumab (Cimzia) og Simponi (golimumab).
Almindelige bivirkninger inkluderer kløe, rødme, smerter eller mild hævelse nær injektionsstedet, feber, hovedpine, kulderystelser og udslæt.
Hvordan ved jeg, om min behandling ikke fungerer korrekt?
Hvis din medicin ikke fungerer, vil du opleve vedvarende diarré, rektal blødning og mavesmerter - selv efter tre til fire uger efter at have været på medicinen.
Hvad er almindelige triggere af UC?
Almindelige triggere af UC inkluderer mejeri, bønner, kaffe, frø, broccoli, majs og alkohol.
Hvor almindelig er UC? IBDS? Er det arveligt?
I henhold til de nuværende skøn lever ca. 1 til 1,3 millioner amerikanere med en IBD. Hvis du har et familiemedlem, der har en IBD, kan det øge din risiko for at udvikle et.
- Forekomsten af UC er 238 for hver 100.000 voksne.
- Udbredelsen af Crohns er ca. 201 for hver 100.000 voksne.
Er der naturlige midler til UC? Alternative behandlingsformer? Arbejder de?
For personer, der ikke kan tolerere medicin, er der et par andre muligheder.
Diætmidler
Diæter, der er lave i fiber og fedt, ser ud til at være meget nyttige til at sænke hyppigheden af typiske UC-opblussen. At fjerne visse fødevarer fra din diæt kan have den samme effekt. For eksempel mejeriprodukter, alkohol, kød og kulhydrater.
Urte remedier
Forskellige urtemidler kan være egnede til behandling af UC. De inkluderer Boswellia, psylliumfrø / -skal og gurkemeje.
Stresshåndtering
Du kan forhindre tilbagefald af UC med stress-afhjælpende behandlinger, såsom yoga eller meditation.
Dyrke motion
Tilføjelse af regelmæssig fysisk aktivitet til din rutine kan hjælpe med at styre din UC.
Bør jeg overveje operation?
Cirka 25 til 40 procent af mennesker med UC har brug for operation for at fjerne tyktarmen.
Kirurgi bliver nødvendig på grund af følgende:
- svigt i medicinsk behandling
- omfattende blødning
- alvorlige bivirkninger af visse medikamenter
Hvor kan du finde flere oplysninger om UC eller finde support fra mennesker, der også lever med tilstanden?
En utrolig og evidensbaseret ressource er Crohns og colitis Foundation of America. Det er en almennyttig organisation med mange nyttige oplysninger om UC-styring.
Du kan også finde flere oplysninger ved at tilslutte dig forskellige UC sociale mediefællesskaber. Du vil drage fordel af at møde og komme i kontakt med andre mennesker, der har at gøre med nøjagtig de samme problemer.
Du kan også hjælpe med at advokere ved at arrangere møder, begivenheder og aktiviteter. Disse giver mennesker, der er ramt af sygdommen, en chance for at udveksle tip, historier og ressourcer.
Dr. Saurabh Sethi er en bestyrelsescertificeret læge med speciale i gastroenterologi, hepatologi og avanceret interventionsendoskopi. I 2014 afsluttede Dr. Sethi sin gastroenterologi og hepatologi-stipendium ved Beth Israel Deaconess Medical Center ved Harvard Medical School. Kort efter afsluttede han sit avancerede endoskopiprogram ved Stanford University i 2015. Dr. Sethi har været involveret i flere bøger og forskningspublikationer, herunder over 30 fagfællebedømte publikationer. Dr. Sethis interesser inkluderer læsning, blogging, rejser og pleje af folkesundhed.