Oversigt
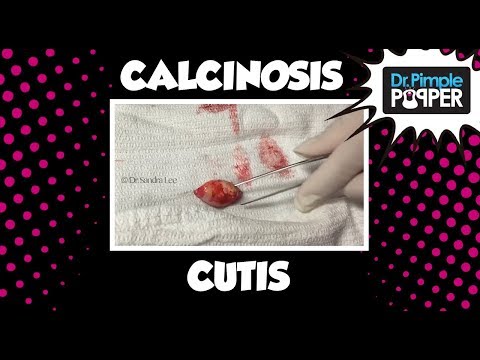
Calcinosis cutis er ophobning af calciumsaltkrystaller i din hud. Kalkaflejringerne er hårde buler, der ikke opløses. Formen og størrelsen på læsionerne varierer.
Dette er en sjælden tilstand, der har mange forskellige årsager. Disse spænder fra infektion og skade til systemiske sygdomme som nyresvigt.
Ofte har calcinosis cutis ingen symptomer. Men i nogle tilfælde kan det være meget smertefuldt. Behandlinger er tilgængelige, inklusive kirurgi, men calciumlæsionerne kan komme igen.
Typer af calcinosis cutis
Der er fem undertyper af calcinosis cutis:
- Dystrofisk forkalkning. Dette er den mest almindelige type calcinosis. Det forekommer, hvor huden er blevet beskadiget eller betændt. Det involverer ikke unormale niveauer af calcium eller fosfor i kroppen.
- Metastatisk forkalkning. Dette forekommer hos personer, hvis calcium- og fosforniveauer er unormalt høje.
- Idiopatisk forkalkning. Denne type calcinosis cutis har ingen åbenbar årsag. Det forekommer normalt kun i et område af kroppen.
- Iatrogen forkalkning. Denne type calcinosis cutis er resultatet af en medicinsk procedure eller terapi, normalt ved et uheld. For eksempel kan nyfødte have en iatrogen forkalkning på hælen, som følge af hælpinde til at tage blod.
- Calciphylaxis. Denne sjældne og alvorlige type calcinosis cutis forekommer normalt hos mennesker, der har nyresvigt, har modtaget en nyretransplantation eller er i dialyse. Det påvirker blodkarene i huden eller fedtlaget. Kalk- og fosfatniveauer i kroppen er unormale.
Symptomer på calcinosis cutis
Utseendet og placeringen af calcinosis cutis afhænger af den underliggende årsag. Læsionerne er normalt hårde, hvidgule buler på hudoverfladen. De starter langsomt og varierer i størrelse.
Læsionerne har muligvis ingen symptomer, eller de kan være svære, smertefulde eller sive et hvidligt stof. I sjældne tilfælde kan en læsion blive livstruende.
Her er områder, hvor læsioner typisk forekommer i hver af undertyperne af calcinosis cutis:
- Dystrofisk forkalkning. Stødene forekommer i området med vævsskade. Typiske områder er underarme, albuer, fingre og knæ. Ved lupus forekommer læsioner på hænder og fødder, bagdel og under lupuslæsioner.
- Metastatisk forkalkning. Støber er placeret symmetrisk omkring leddene: knæ, albuer eller skuldre. De kan også dannes omkring indre organer, såsom lunger, nyrer, blodkar eller mave. Læsioner omkring led kan begrænse mobiliteten, når huden stivner.
- Idiopatisk forkalkning. Dette påvirker normalt kun et område af kroppen. Det kan forekomme omkring større led, pungen, hovedet, brysterne, penis, vulva eller hænder og fødder. Hos børn kan det være i ansigtet. Læsionerne kan have en hvid udflod.
- Iatrogen forkalkning. Læsionen vises på stedet for en medicinsk eller terapeutisk procedure, der gennemborer huden.
- Calciphylaxis. Hudlæsioner er normalt på benene eller bagagerummet, især de fede områder såsom bryster, balder og mave. Læsionerne er plettede og smertefulde. De kan blive mavesår, der ikke heles, eller de kan udvikle koldbrændsel. Læsionerne kan ledsages af andre symptomer, såsom træthed og svaghed.
Årsager til calcinosis cutis
Calcinosis cutis er sjælden, men har en lang række årsager, afhængigt af undertypen:
Dystrofisk forkalkning
Generelt fører vævsskader til, at fosfatproteiner frigives af døende celler, som derefter forkalkes, og danner calciumsalte. Vævsbeskadigelsen kan komme fra:
- infektioner
- tumorer
- acne
- bindevævssygdomme såsom lupus, systemisk sklerose eller dermatomyositis
Metastatisk forkalkning
Når kroppens calciumphosphat er unormalt høj, producerer det calciumsalte, der danner knuder på huden. Årsager til de unormale niveauer af calcium og fosfat er:
- kronisk nyresvigt (den mest almindelige årsag)
- for meget D-vitamin
- hyperparathyreoidisme (en forstørret parathyreoidea kirtel overproducerer skjoldbruskkirtelhormon)
- sarkoidose (grupper af inflammatoriske celler dannes i lungerne, lymfeknuder, hud og andre dele af kroppen)
- mælk-alkalisyndrom (for meget calcium fra fødevarer eller antacida)
- knoglesygdomme, såsom Pagets sygdom
Idiopatisk forkalkning
I modsætning til de to første typer calcinosis cutis, forekommer idiopatisk forkalkning uden underliggende vævsskader og ingen unormale niveauer af calcium eller fosfor. Idiopatisk betyder "ingen kendt årsag." Der er tre typer:
- familiære knuder, som normalt forekommer hos sunde teenagere eller små børn
- subepidermale knuder, der vises lige under huden
- knuder på pungen
Iatrogen forkalkning
Årsagen til iatrogen forkalkning er en medicinsk procedure, der ved et uheld fører til calciumsaltaflejringer som en bivirkning. Mekanismen til dette er ikke kendt. Nogle af de involverede procedurer er:
- administration af opløsninger indeholdende calcium og phosphat
- langvarig kontakt med mættet calciumchloridelektrodepasta under en elektroencefalograf eller elektromyograf
- intravenøs calciumgluconat, calciumchlorid og para-aminosalicylsyre ved tuberkulosebehandling
- hælstikker hos nyfødte
Calciphylaxis
Årsagen til calciphylaxis er stadig usikker. Det er meget sjældent, selvom nogle af de tilknyttede faktorer er almindelige:
- kronisk nyresvigt
- fedme
- diabetes
- hyperparathyroidisme
I kombination med sklerodermi
Calcinosis cutis forekommer ofte sammen med systemisk sklerose (sklerodermi). Det findes især i den begrænsede form af denne sygdom, kendt som begrænset kutan systemisk sklerose (CREST).
Anslået 25 til 40 procent af dem med CREST-syndrom vil udvikle calcinosis cutis efter 10 år.
Læsionerne forekommer normalt omkring fingre og albuer og kan åbne og lækker et tykt hvidt materiale.
Diagnose af calcinosis cutis
At bestemme, hvilken type calcinosis cutis, du har, er vigtig for at beslutte den passende behandling. Din læge vil undersøge dig og tage din medicinske historie og stille dig spørgsmål om dine symptomer.
Lægen bestiller sandsynligvis flere laboratorieundersøgelser for at bestemme den underliggende årsag til din calcinosis cutis:
- blodprøver for at se, om dine calcium- og fosfatniveauer er unormalt høje, for at se efter markører for lupus og mulige tumorer og for at udelukke unormale parathyreoidea- og D-vitaminniveauer
- metabolske tests for at udelukke nyreproblemer
- Røntgenstråler, CT-scanninger eller knoglescanninger (scintigrafi) for at se omfanget af forkalkningen
- biopsi af læsionerne
- andre specialiserede tests for at kontrollere for dermatomyositis (en inflammatorisk sygdom) og mælk-alkali-syndrom
En ny teknologi, der er under udvikling for at hjælpe diagnosen, er avanceret vibrationsspektroskopi. Denne diagnostiske teknik bruger Fourier transform infrared (FT-IR) eller Raman spektroskopisk analyse. Den identificerer hurtigt den kemiske sammensætning af læsionerne af calcinosis cutis. Det kan også forudsige sygdomsprogression.
Behandling af calcinosis cutis
Behandling af calcinosis cutis afhænger af den underliggende sygdom eller årsag.
stoffer
En række forskellige medikamenter kan forsøges at behandle læsionerne, men deres succes har været plettet.
For mindre læsioner inkluderer medikamenter, der kan hjælpe:
- warfarin
- ceftriaxon
- intravenøst immunoglobulin (IVIG)
For større læsioner inkluderer medikamenter, der kan hjælpe:
- diltiazem
- bisfosfonater
- probenecid
- aluminiumhydroxid
En undersøgelse fra 2003 rapporterede, at en lav dosis af den antibiotiske minocyclin var effektiv til at lindre smerter og omfang af læsioner hos mennesker med CREST-syndrom. Topisk natriumthiosulfat kan også være nyttigt.
Kirurgi
Hvis dine læsioner er smertefulde, bliver inficeret ofte eller nedsætter din funktion, kan din læge anbefale operation. Men læsionerne kan gentage sig efter operationen. Det anbefales, at operationen starter med en lille del af en læsion.
Andre behandlinger
En foreslået ny behandling er hæmatopoietisk stamcelletransplantation (HSCT), der erstatter en persons blodproduktionsceller. Dette er blevet brugt til behandling af nogle autoimmune sygdomme.
Laserterapi og shock wave lithotripsy (en ultralydbehandling, der bruges til at nedbryde nyresten), er også mulige behandlinger.
Forventninger til calcinosis cutis
Udsigterne for calcinosis cutis afhænger af dens underliggende sygdom eller årsag og sværhedsgraden af dine læsioner. Aktuelle behandlinger kan hjælpe, og nye terapier udvikles. Tal med din læge om, hvordan du lindrer dine symptomer og behandler roden til problemet.